Material de Apoyo de la Clase de la Materia Fisiopatologia
desarrollada el Jueves 10 de mayo de 2012. Uninorte. Asuncion.
Permitida su reproduccion con fines de estudio y guia.
1. DEFINICION
Término genérico para varias
afecciones en las que la pared arterial se engrosa y pierde
elasticidad.
2. GENERALIDADES
La enfermedad vascular que afecta al
cerebro, corazón, riñones, otros órganos vitales y extremidades es la causa
principal de la morbilidad y mortalidad en Estados Unidos y en la mayoría de los
países occidentales.
La aterosclerosis es la enfermedad
vascular más frecuente y más grave. Las formas no ateromatosas son la
arteriolosclerosis y la arteriosclerosis de Mönckeberg.
3. ATEROSCLEROSIS
Es una forma de arteriosclerosis que
se caracteriza por engrosamiento subíntimo en parches (ateromas) de las grandes
y medianas arterias, que pueden reducir u obstruir el flujo
sanguíneo.
La prevalencia de las manifestaciones
clínicas de la aterosclerosis en general aumenta en las mujeres posmenopáusicas
y comienza a aproximarse a la de los hombres de la misma edad.
4. FISIOPATOLOGIA
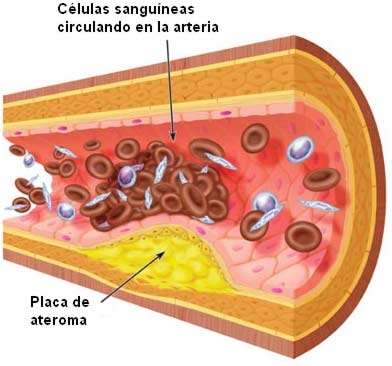
La placa aterosclerótica está formada por
lípidos intracelulares y extracelulares acumulados, células musculares lisas,
tejido conjuntivo y glucosaminoglicanos. La primera lesión detectable de la
aterosclerosis es la estría grasa (formada por células espumosas cargadas de
lípidos, que son macrófagos que han emigrado como monocitos de la circulación a
la capa subendotelial de la íntima), que más tarde evoluciona a la placa
fibrosa, (formada por células musculares lisas de la íntima, rodeadas por tejido
conjuntivo y lípidos intra y extra celulares).
Los vasos ateroscleróticos presentan una
expansión sistólica reducida y una propagación en ondas anormalmente rápidas.
Las arterias arterioscleróticas de las personas hipertensas tienen también una
elasticidad reducida, que se reduce aún más cuando se desarrolla la
aterosclerosis.
Para explicar la patogenia de la
aterosclerosis se han propuesto dos hipótesis principales: la hipótesis lipídica
y la de la lesión endotelial crónica. Probablemente están relacionadas entre
sí.
La hipótesis
lipídica propone que la elevación de los niveles plasmáticos de LDL produce
la penetración de ésta en la pared arterial, produciendo la acumulación de
lípidos en las células musculares lisas y en los macrófagos (células espumosas).
La LDL aumenta también la hiperplasia de las células musculares lisas y su
migración a la región subíntima e íntima en respuesta a los factores de
crecimiento. En este ambiente, la LDL es modificada u oxidada y se hace más
aterogénica. Las pequeñas partículas densas de colesterol LDL son también más
susceptibles de modificación y oxidación. La LDL modificada u oxidada es
quimiotáctica para los monocitos, estimulando su migración a la íntima, su
aparición precoz en la estría grasa y su transformación y retención en el
compartimiento subíntimo como macrófagos. Los receptores limpiadores de la
superficie de los macrófagos facilitan la entrada de LDL oxidada en estas
células, transfiriéndolas a los macrófagos cargados de lípidos y a las células
espumosas. La LDL oxidada es también citotóxica para las células endoteliales y
puede ser responsable de su disfunción o pérdida de la lesión más
avanzada.
Se ha estudiado un modelo de
aterosclerosis en monos alimentados con una dieta rica en colesterol. De 1 a 2
sem después de provocar la hipercolesterolemia, los monocitos se fijan a la
superficie de receptores específicos, emigran al subendotelio y acumulan lípidos
(de ahí, células espumosas). Las células musculares lisas proliferantes también
acumulan lípidos. A medida que la estría grasa y la placa fibrosa crecen y
sobresalen en la luz, el subendotelio queda expuesto a la sangre en puntos de
retracción o desgarro endotelial, se agregan las plaquetas y se forman trombos
murales. La liberación de factores del crecimiento de las plaquetas agregadas
puede aumentar la proliferación muscular lisa en la íntima. Alternativamente, la
organización e incorporación del trombo a la placa aterosclerótica puede
contribuir a su crecimiento.
La hipótesis de la
lesión endotelial crónica postula que la lesión endotelial por diversos
mecanismos produce la pérdida del endotelio, adhesión de plaquetas, quimiotaxis
de los monocitos y linfocitos de células T y la liberación de factores del
crecimiento procedentes de las plaquetas y de los monocitos, que provocan la
migración de las células musculares lisas de la media a la íntima, donde se
replican, sintetizan tejido conjuntivo y proteoglicanos formando una placa
fibrosa. Otras células (p. ej., macrófagos, células endoteliales, células
musculares arteriales lisas) producen también factores del crecimiento que
pueden contribuir a la hiperplasia muscular lisa y a la producción de matriz
extracelular.
Estas dos hipótesis están íntimamente
unidas entre sí y no se excluyen mutuamente. Las LDL modificadas son citotóxicas
para las células endoteliales cultivadas y pueden provocar una lesión
endotelial, atraer monocitos y macrófagos y estimular el crecimiento del músculo
liso. Las LDL modificadas inhiben también la movilidad de los macrófagos de modo
que, cuando éstos se transforman en células espumosas en el espacio
subendotelial pueden quedar atrapadas. Además, las células endoteliales en
regeneración (después de la lesión) están funcionalmente afectadas y aumentan la
captación de LDL del plasma.
La placa aterosclerótica puede crecer
lentamente y a lo largo de varias décadas puede producir una estenosis grave o
puede evolucionar hasta la oclusión arterial total. Con el tiempo, la placa se
calcifica. Algunas placas son estables pero otras, especialmente las ricas en
lípidos y células inflamatorias (p. ej., macrófagos) y cubiertas por una fina
capa fibrosa, pueden sufrir una fisura o rotura espontánea, exponiendo el
contenido de la placa a la sangre circulante. Estas placas se consideran
inestables o vulnerables y están más íntimamente asociadas con el comienzo de un
episodio isquémico agudo. La placa rota estimula la fibrosis, los trombos pueden
producir émbolos, ocluir rápidamente la luz, precipitando un ataque cardíaco o
un síndrome isquémico agudo o quedar incorporadas gradualmente a la placa,
contribuyendo a su crecimiento gradual.
5. FACTORES DE RIESGO Y COMO SE COMPORTAN FISIOPATOLOGICAMENTE
Los principales factores de riesgo, no
reversibles, de aterosclerosis, son la edad, el sexo masculino y la historia
familiar de aterosclerosis prematura. Los principales factores de riesgo
reversibles se exponen más adelante. La evidencia indica también con fuerza que
la inactividad física se acompaña de un aumento del riesgo de AC. Aunque se ha
propuesto el tipo de personalidad como un factor de riesgo, su papel está siendo
discutido.
Los niveles
elevados de lipoproteínas de baja densidad (LDL) y los reducidos de
lipoproteínas de alta densidad (HDL) predisponen a la aterosclerosis. La
asociación de los niveles de colesterol sérico total y colesterol LDL con el
riesgo de AC es directa y continua. Los niveles de HDL se correlacionan
inversamente con el riesgo de AC. Las causas principales de reducción de HDL son
el consumo de cigarrillos, la obesidad y la falta de actividad física. Las HDL
bajas se acompañan del uso de esteroides androgénicos y relacionados (como los
esteroides anabólicos), b-bloqueantes, e hipertrigliceridemia y factores
genéticos.
Los niveles de colesterol y la
prevalencia de AC se ven influidos por factores genéticos y ambientales (como la
dieta). Las personas con bajos niveles de colesterol en suero que van de un país
con una prevalencia baja de AC a otro con prevalencia elevada de AC y que
tienden a alterar sus hábitos alimentarios de acuerdo con ello, presentan
niveles de colesterol sérico más altos y un aumento del riesgo de AC.
La PA diastólica o sistólica elevada
es un factor de riesgo de ictus, de IM y de insuficiencia cardíaca renal. El
riesgo que acompaña a la hipertensión es menor en sociedades con bajas
concentraciones medias de colesterol.
El tabaquismo aumenta el riesgo de arteriopatías periféricas,
AC, enfermedades cerebrovasculares y oclusión del injerto después de la cirugía
de reconstrucción arterial. El tabaquismo es especialmente peligroso en personas
con riesgo cardiovascular avanzado. Hay una relación con la dosis entre el
riesgo de ECA y el número de cigarrillos consumidos diariamente. El tabaquismo
pasivo puede aumentar también el riesgo de AC. Tanto el hombre como la mujer son
sensibles, pero el riesgo puede ser mayor para esta última. La nicotina y otras
sustancias químicas derivadas del tabaco son tóxicas para el endotelio
vascular.
El consumo de cigarrillos aumenta los
niveles de LDL y reduce los de HDL, eleva el monóxido de carbono de la sangre
(pudiendo producir así una hipoxia endotelial) y estimula la vasoconstricción de
las arterias, ya estrechadas por la aterosclerosis. Aumenta también la
reactividad plaquetaria, que puede favorecer la formación de un trombo de
plaquetas, y aumenta la concentración de fibrinógeno plasmático y el Hct,
provocando un aumento de la viscosidad de la sangre.
Tanto la diabetes mellitus
insulino dependiente como la no insulino dependiente se acompañan del desarrollo
más precoz y más amplio de la aterosclerosis como parte de un trastorno
metabólico difuso que incluye la dislipidemia y la glucosilación del tejido
conjuntivo. La hiperinsulinemia lesiona el endotelio vascular. La diabetes es un
factor de riesgo especialmente importante en las mujeres, y contrarresta
significativamente el efecto protector de las hormonas femeninas.
En algunos estudios se ha visto que la
obesidad, sobre todo la obesidad del tronco en el hombre, es un factor de riesgo
independiente de EAC. La hipertrigliceridemia se acompaña frecuentemente de
obesidad, diabetes mellitus y resistencia a la insulina y parece ser un
importante factor de riesgo independiente en personas con niveles bajos de LDL o
de HDL y en los no ancianos. No todas las elevaciones de los triglicéridos son
probablemente aterogénicas. Las partículas lipoproteicas, más densas, de muy
baja densidad, pueden significar un mayor riesgo.
En varios estudios se ha
relacionado el estilo de vida sedentaria con el aumento del riesgo de AC, y
otros han demostrado que el ejercicio regular puede ser protector.
La homocisteinemia alta en
la sangre, debido a una disminución genéticamente determinada en su metabolismo,
puede provocar una lesión vascular endotelial, que predispone a los vasos a la
aterosclerosis.
La
infección por Chlamydia pneumoniae o infección vírica puede desarrollar
un papel en la lesión endotelial y en la inflamación vascular crónica que puede
llegar a la aterosclerosis.
No hay comentarios:
Publicar un comentario